آشنایی با دستگاه Ventilator
آشنایی با دستگاه های پزشکی
www.DezMed90.Blogfa.Com
دستگاه شماره 7
Ventilator
ونتیلاتور
دستگاه تنفس مصنوعی یاونتیلاتور دستگاهی است که کار تنفس را برای بیمارانی که به طور موقت یا دائم دچار مشکلات تنفسی هستند انجام میدهد. به عبارت دیگر در ریه میدمد و مکث میکند و بازدم خودبخود انجام میشود. در ایران استفاده از ونتیلاتور سابقه یی ۵۰ ساله دارد. از اولین دستگاهها دستگاهی بود که ساخت شرکت بنت در آمریکا میباشد. اکنون جدیدترین مدل این سیستمها در ایران در بیمارستانها وجود دارد.

تاریخچه ونتیلاتور
تاریخچه تنفس مصنوعی به حدود ۸۷۰ سال قبل از میلاد مسیح بر میگردد.در سال ۱۵۳۰ پاراسلوس با استفادهاز دم آهنگری و قرار دادن آن در دهان بیمار و دمیدن هوا، موجب رساندن هوا به ریهها شد. انواع ماشینهای تهویه مصنوعی امروزه انواع متنوعی از ونتیلاتورها در دسترس میباشند.انتخاب ونتیلاتور بستگی به شدت روند بیماری، طول مدت حمایت تهویهای، سطح هوشیاری بیمار، امکانات بیمارستان و... دارد. به طور کلی ماشینهای تهویه مصنوعی به دو نوع تقسیم میشوند:
- ونتیلاتورهای فشار منفی
- ونتیلاتورهای فشار مثبت
مبانی پایه و کاربرد ونتیلاتور
تنظیم : بهنام پورگرمرودی کارشناس پرستاری / پرفیوژنیست
برای آشنا شدن با مبحث مکانیکال ونتیلاسیون و دستگاه ونتیلاتور لازم است ابتدا با آناتومی و فیزیولوژی تنفس و تعاریف و مفاهیم اولیه آن آشنا شده ، سپس به سایر مباحث پرداخته شود.

آناتومی دستگاه تنفس:
الف - مجاری هوايی غير تنفسی(فوقانی) که شامل :

بینی Nasal Fossae– حلق Pharynx– حنجره Larynx– تراشه Trachea- برونش Main Bronchus
که اعمال ذیل را به عهده دارند.
1. عمل گرم و مرطوب سازی راه هوایی
2. سد دفاعی در بر ورود میکروارگانیسم ها
3. مجاری عبور جریان هوا به مجاری هوایی تحتانی
4. مکانی برای ایجاد مقاومت در برابر جریان هوا
ب - مجاری هوايی تنفسی(تحتانی) که شامل:
برونشيولهای تنفسی Bronchi- مجاری آلوئولی - آلوئولها Alveoli
که اعمال ذیل را بعهده دارند:
1. مکانی برای هدایت هوا (فضای مرده آناتومیک)
2. تنفس آلوئولی (تبادل گاز)
تنفس
تنفس در واقع به معنای تبادل اكسيژن و دی اكسيد كربن بين سلول ها و محيط خارج است.که به دو صورت میباشد:
اگر تبادلات اكسيژن و دی اكسيد كربن در سطح سلولی باشد تنفس داخلی Respiration Internal ناميده ميشود
و اگر تبادلات گازی در سطح آلوئولهای ريوی ،انجام گيرد تنفس خارجی External Respiration ناميده ميشود.
فرایند تنفس شامل مراحل ذیل میباشد:
1. تهویه که هوای تازه را به آلوئول می اورد

2. عبور گاز از خلال غشا آلوئولی مویرگی: (تنفس خارجی External Respiration) اکسیژن و دی اکسید کربن بعلت اختلاف فشار موجود بین دو طرف غشا تبادل میشود.
3. گردش خون Perfusion - Circulation: منجر به انتقال گازها و مجاورت با سلولهای بدن میشود
4. تنفس سلولی: (تنفس داخلی Respiration Internal)انتقال O2 در خون را به سلول ها و CO2 از سلول ها به خون گفته میشود.
تهویه:
تهويه مكانيكی ريه به حركت هوا به داخل و خارج ريه اطلاق ميشود كه توسط فعاليت ماهيچه های تنفسی ايجاد ميشود.
یک سیکل تهویه شامل یک دم (Inspiration) و یک بازدم (Expiration) میباشد.

در طی دم که عملی اکتیو و با صرف انرژی و انقباض عضلات دمی می باشد ، فشار داخل ریه منفی تر از بیرون شده و باعث کشیده شدن هوا به داخل ریه و در نهایت داخل آلوئول میشود.در طی بازدم که یک عمل پسیو میباشد بر اثر خاصیت ارتجاعی ریه و قفسه سینه فشار داخل مثبت تر شده و هوا به بیرون رانده میشود.
گردایان فشار منفی در هنگام دم ضمن غلبه بر فشار مقاومت راه هوایی و الاسیته ریه باعث باز نگه داشتن آلوئول و حرکت هوا به داخل میگردد.
مقاومت ريه :(Resistance)
مقاومت عبارت از اندازه گيری موانع موجود برای جريان گاز در كل راههای هوايی است.

Resistance=Delta P(اختلاف فشار) /F(جریان گاز)
برای اندازه گیری مقاومت راه هوایی فوقانی کافیست فشار کفه Platu که برابر با فشار آلوئول میباشد را از فشار حداکثر راه هوایی PIP کم نماییم که به آن Pressure Trans Airway (PTA) گفته میشود.
كمپليانس ريه(Compliance)
قابليت اتساع ريه ها و قفسه سينه را كمپليانس يا پذيرش ريه مي نامند كه عبارت از افزايش حجم ريه ها به ازای يك واحد افزايش فشار در داخل آلوئولها ست.

Compliance=Delta V(اختلاف فشار) / Delta P(اختلاف فشار)
عبور گاز از خلال غشا آلوئولی مویرگی
در مرحله عبور گاز از خلال غشا آلوئولی مویرگی عواملی موثرند که در ذیل به آن میپردازیم:
الف - اختلاف فشار گاز
افزایش اختلاف فشار بین دوطرف غشا باعث افزایش تبادلات خواهد شد برای افزایش فشار یا باید غلظت گاز را افزایش دهیم یا فشار را در دم یا بازدم افزایش دهیم.
Fio2 یا درصد اکسیژن دمی هرچه بیشتر باشد با توجه به قانون سهمی گازها فشار اکسیژن در سمت آلوئول بیشتر شده و تبادل بهتر صورت میگیرد.
روش دیگر افزایش فشار در هنگام دم (PIP)Peak Inspiratory Pressure یا بازدم Positive End Expiratory Pressure (PEEP) می باشد.( این قسمت را در مباحث تنظیمات ونتیلاتور مفصل صحبت خواهیم کرد)
ب - مدت زمان توقف گاز در آلوئول
هر چه زمان توقف گاز تازه در آلوئول بیشتر باشد تبادلات بهتر صورت میگیرد که تحت تاثیر تهویه دقیقه ای MV Minute Volume بوده که متاثر از حجم جاری و تعداد تنفس بوده و همچنین زمان دم یا مکث دمی میباشد
ج - سطح و کیفیت غشا آلوئول
سطح و همچنین قطر غشا از عوامل دیگر بوده که در صورت وجود ترشحات ، ادم و فیبروز تغییر خواهند داشت.
تناسب بین تهویه مناسب آلوئولی V و خونرسانی مناسب مویرگی Q باید وجود داشته باشد (V/Q=1) در مواردی این تناسب از بین میرود تهویه نامناسب آلوئولی بر روی V و تاکی کاردی بر روی Q تاثیر میگذارند. بطور کلی تغییرات ذیل بر روی نسبت تهویه به پرفیوژن (V/Q) تاثیر میگذارند:
· شنت (Shunt)گردش خون مناسب اما تهويه آلوئولی ناكافی مثل: ادم ريه وARDS آتلكتازی و پنومونی

· فضای مرده آلوئولی (Dead Space) تهويه مناسب اما گردش خون ناكافی مثل: آمبولی ريه

· فاز خاموشی (Silent) زمانيكه گردش خون و تهويه هر دو ناكافی باشد مثل: پنومونكتومی
نحوه انتقال اکسیژن و عوامل موثر بر آن :
به دو صورت محلول در پلاسما و باند شدن با هموگلوبین در می آید میزان Pao2 به میزان اکسیژن محلول گفته شده که بر حسب میلیمتر جیوه بیان میشود و Sao2% به درصد اشباع اکسیژن و هموگلوبین گفته میشود.
تعادل بین اکسیژن باند شده با هموگلوبین و اکسیژن محلول در منحنی تفکیک اکسیژن میباشد. این منحنی یک شکل سیگموئیدی داشته و نشان دهنده این میباشد که افزایش فشار اکسیژن تا یک حدودی باعث افزایش باند شدن هموگلوبین میشود(1.34 میلی لیتر به ازای هر گرم هموگلوبین) از طرفی افت در میزان فشار اکسیژن نیز تاثیر زیادی بر کاهش باند شدن دارد .
عواملی مانند درجه حرارت ، اسیدیته ، میزان دی اکسید کربن و 2 و 3 دی فسفوگلیسیرات ( یکی از مواد ناشی از متابولیسم) بر شیفت این منحنی به راست و چپ موثر هستند.

عوامل موثر بر شیفت منحنی به چپ : (افزایش تمایل به باند شدن همگلوبین با اکسیژن)
کاهش درجه حرارت ، کاهش دی اکسید کربن ، کاهش 2 و 3 دی فسفوگلیسیرات و افزایش PH
عوامل موثر بر شیفت منحنی به راست: (کاهش تمایل به باند شدن هموگلوبین با اکسیژن و افزایش آزاد شدن اکسیژن):
افزایش درجه حرارت ، افزایش دی اکسید کربن ، افزایش 2 و 3 دی فسفوگلیسیرات و کاهش PH
بطور طبیعی در سمت ریه ها شیفت منحنی به سمت چپ صورت میگیرد و اکسیژن با هموگلوبین باند میشود و در سمت بافتها این منحنی به سمت راست منحرف شده و اکسیژن را آزاد مینماید. اما در موارد غیر طبیعی مانند تب ، اسیدوز تنفسی و متابولیک ، آلکالوز تنفسی و متابولیک و .. بر آزاد سازی یا میل ترکیبی اکسیژن با هموگلوبین تاثیر نابجایی بگذارد. که باید به آن توجه نمود.
نحوه انتقال Co2:
با توجه به اختلاف فشار موجود بین آلوئول و مویرگ ریوی Co2 به آلوئول منتقل شده و توسط هوای بازدمی خارج میگردد. لازم به ذکر است که بعلت حلالیت بالاتر این گاز نسبت به اکسیژن ،گرادیان فشار کمتری باعث تبادل آن میگردد
حجمها و ظرفيتهای ريوی :
حجم های ریوی به هواهای اندازه گیری های شده توسط اسپیرومتر یا سنسور های فلوی ونتیلاتور گفته میشود و ظرفیت های ریوی به حاصل جمع حجم های ریوی اطلاق میشود.

حجم جاری (VT : Tidal volume)
حجمی از هواست كه با يك دم عادی به ريه ها وارد و با يك بازدم معمولی از ريه ها خارج می شود. مقدار آن 6-8 ML/Kg يا در حدود 500 ML است.
حجم ذخيره دمی IRV: Inspiratory Reserve Volume
حجم هوای اضافی دمی است كه می توان به دنبال يك دم عادی، با يك دم عميق وارد ريه ها نمود. مقدار آن در حدود 3000ميلی ليتر است.
حجم ذخيره بازدمی (ERV : Expiratory Reserve Volume)
حجمی از هواست كه می توان بعد از پايان يك بازدم عادی ، با يك بازدم قوی از ريه ها خارج كرد. مقدار آن در حدود 1100 ميلی ليتر است.
حجم باقيمانده (RV : Residual Volume)
حجمی از هواست كه حتی با شديدترين بازدم نيز در ريه ها باقی می ماند و مانع از كلاپس آلوئولها می گردد. مقدار تقريبی آن 1200 ميلی ليتر است.
ظرفيت دمی IC : Inspiratory capacity=VT+IRV)
ظرفيت باقيمانده عملی (FRC : Functional Residual Capacity=ERV+RV)
ظرفيت حياتی (VC = Vital Capacitity)= IRV+VT+ERV)
چه بیمارانی را به ونتیلاتور متصل میکنیم:
نارسایی تنفسی
آپنه یا ایست تنفسی
تهویه نامناسب ( حاد یا مزمن)
اکسیژناسیون نامناسب
نارسایی تنفسی مزمن
نارسایی قلبی
از بین رفتن کار تنفس (WOB)
کاهش مصرف اکسیژن
اختلال در عملکرد عصبی
هیپونتیلاسیون مرکزی / آپنه مکرر
بیمار کمایی با GCS کمتر یا مساوی 8
ناتوانی در محافظت راه هوایی
انديكاسيون (موارد استفاده بالينی):
دپرسيون مراكز تنفسی واقع در سيستم عصبی مركزی همراه با آپنه (مصرف داروهاي آرامبخش – سكته مغزي و ...).
كاهش فشار داخل جمجمه از طريق هيپرونتيله كردن .
هیپرنتیلاسیون -> افزایش دفع Co2 -> کاهش Paco2 -> انقباض عروق مغزی -> کاهش حجم خون مغزی -> کاهش ICP
درمان علامتي هيپوكسمي مقاوم (ARDS).
درمان كمكي در بيماري های حاد تنفسي .
اختلال در حركات قفسه سينه به علت فلج يا ضعف شديد عضلات تنفسي (مياستنی گراو ،گيلن باره و.).
قطع ارتباط يا جدا شدن قسمتی از قفسه سينه از جناغ سينه Flail Chest.
بطور انتخابی متعاقب جراحی قلب باز
انواع ونتیلاتور:
تنظیم : بهنام پورگرمرودی کارشناس پرستاری / پرفیوژنیست
ونتیلاتورهای فشار منفی(NEGATIVE PRESSURE VENTILATOR)
ونتیلاتورهای فشار مثبت(POSITIVE PRESSURE VENTILATOR)
ونتیلاتورهای فشار منفی

اولین نسل از ونتیلاتورهایی بودن که بر اساس سیستم طبیعی دم طراحی شدن ، بنحوی که بدن یا قفسه سینه بیمار داخل یک محفظه قرار میگرفت و با اعمال فشار منفی ، این فشار منفی به قفسه سینه و ریه منتقل و هوا بداخل ریه ها کشیده میشد.
موارد استفاده ونتيلاتورهای فشار منفی
1- هيپوونتيلاسيون ناشی از ناهنجاريهای مكانيكی
قفسه سينه يا اختلالات عصبی/عضلانی
مثال : پوليوميليت / مياستنی گراوز / صدمات
طناب نخاعی در سطح C3 – C5
2- هيپوونتيلاسيون ناشی از اختلال در مراكز كنترل تنفس واقع در ساقه مغز
مثال : خونريزی و ادم مغزی
مزايا :
• عدم نياز به راه هوائی مصنوعی
• كاهش نياز به سداتيو و شل كننده عضلانی
• كاهش WOB ( درمان متناوب جهت استراحت
عضلات تنفسی )
معايب :
• كاهش تحرك بيمار و بروز عوارض بی حركتی
• اختلال در ساير سيستم های بدن ناشی از فشار منفی
ونتيلاتورهای فشار مثبت

ونتيلاتورهای فشار مثبت در زمان دم ، گاز را تحت فشار به داخل ريه ها به جريان انداخته ، يك فشار آلوئولی مثبت ايجاد مينمايد و موجب اتساع قفسه سينه می شوند برای اين نوع تهويه ، وجود راههای هوای مصنوعی (لوله تراشه يا تراكئوستومی كاف دار) ضروری است.
انواع ونتيلاتورهای فشار مثبت

- ونتيلاتورهای با حجم ثابت
VOLUM CYCLE or VOLUM LIMITED (Volume Targeted )
2. ونتيلاتورهای با فشار ثابت
PRESSURE CYCLE or PRESSURE LIMITED (Pressure targeted )
3. ونتيلاتورهای با زمان (جریانflow ) ثابت
TIME(Flow) CYCLE or TIME LIMITED
ونتیلاتورهای فشار مثبت قدیمی بر همین اساس نامگذاری میشدند بعدا ونتیلاتورهای جدید با تنوع مد ایجاد شد بنحوی که در مدهای انتخابی در یک ونتیلاتور میتواند یکی از سه نوع اشاره شده را یا ترکیبی از آنها را داشته باشد.
مفاهیم اولیه:(تعاریف اولیه که به درک بهتر مد های تنفسی کمک میکند)
هر سیکل دمی در ونتیلاتورهای فشار مثبت سه مرحله دارد:

1-مرحله اول (Trigger) یا شروع کننده كه در مدهاي كمكي Assist و خودبخودي Spontaneous شروع كننده فعاليت دمي بيمار مي باشد و در مدهاي كنترله شروع كننده ، سيكلهاي دمي با تعداد تنفس(زمان) تعريف شده بر روي ونتيلاتور مي باشد.
2- مرحله دوم فاز محدود كننده يا Limit كه بسته به نوع ونتيلاتور يا مد تهويه اي مي تواند حجم ، فشار يا فلو باشد.
3- مرحله سوم مرحله سيكل يا مرحله قطع دم و شروع بازدم مي باشد كه بسته به نوع ونتيلاتور يا مد تهويه اي مي تواند حجم ، زمان يا فلو باشد.
در مرحله محدود کننده، حجم بهتر است یا فشار؟(مدهای فشاری یا حجمی)؟

مزایای مدهای فشار محدود Pressure Limit
فشار متوسط بالاتر راه هوایی از طریق تداوم فشار دمی
پیشگیری ازاعمال فشار بیش از حد بر راه هوایی
بهبود انتشار و توزیع گاز
کاهش WOB(work of Breathing)
اکسیژناسیون تحت کنترل Fio2 و فشار متوسط راه هوایی می باشد
تهویه می تواند تحت تاثیر تعداد تنفس و فشار حداکثر دمی باشد
الگوی جریان گاز از نوع نزولی (decelerating Flow)می باشد
مزایای مدهای حجم محدود Volume Limit
تضمین حجم جاری
ارائه حجم جاری ثابت ،علیرغم تغییر درمقاومت راههای هوایی و کمپلیانس ریه
شیوع کمتر آتلکتازی در مقایسه با ونتیلاتورهای فشاری
تهویه دقیقه ای را کنترل می نماید
اکسیژناسیون تحت تاثیر Fio2 و PEEP و زمان دم دارد
الگوی جریان گاز از نوع مربعی (Square)می باشد
بطور کلی در بیمارانی که با منشا اختلال در سیستم مغزی و قلبی (در بخش مبانی توضیح داده شده) تحت تهویه مکانیکی قرار میگیرند و مشکل اصلی آنها تهویه میباشد از مدهای حجمی استفاده نمایید و در بیمارانی که بعلت اختلال در سیستم تنفسی تحت ونتیلاتور قرار میگیرند اگر مشکل اصلی اکسیژناسیون بوده از مدهای فشاری و اگر مشکل اصلی تهویه باشد از مدهای حجمی استفاده نمایید.
با انتخاب مدهای حجمی کنترل کاملی بر روی تهویه بیمار و Paco2 داشته و حجم تضمین شده، اما فشار متغییربوده و احتمال باروتروما بیشتر خواهد بود.
با انتخاب مدهای فشاری کنترل بیشتر بر میزان فشار PIP و Pao2 داشته و فشار تضمین شده، اما حجم متغییر بوده و احتمال هیپوونتیلاسیون و یا افزایش حجم وجود خواهد داشت.
تنظيم ونتيلاتور
تهیه و تنظیم : بهنام پورگرمرودی/پرفیوژنیست
تنظيم ونتيلاتور امری مهم و اساسی در اصلاح تبادلات گازی و بهبود اكسيژناسيون در بيماران دچار مشكلات تنفسی تحت درمان با ونتيلاتور است .
تنظيم حجم جاری (VT:Tidal Volume)
ميزان حجم هوايي است كه با يك دم وارد ريه شده و يا با يك بازدم از ريه خارج ميشود. در ونتيلاتورهاي مختلف با علامت اختصاري VT و يا TV نمايش داده ميشود.واحد آن ميلي ليتر يا ليتر مي باشد. جهت تنظيم حجم جاری كه توسط ونتيلاتور به ريه ها تحويل ميگردد از فرمول 8-10 Ml/Kg برای بزرگسالان 6-8Ml/Kg برای شيرخواران استفاده می شود استفاده از حجم جاری بالا توصيه نمی شود . در فرمول از وزن ايده آل بدن استفاده نماييد. مثال :وزن ايده آل بيمار 60Kg حجم جاری 600Ml.
تنظيم تعداد تنفس در دقيقه (Breaths Per Minute ) BPM
معمولا تعداد تنفس در نوزادان طبيعی 30 بار در دقيقه و در بالغين 15- 12 بار در دقيقه است در صورتی كه تعداد تنفس تنظيمی بر روی ونتيلاتور در حد مناسب باشد ميزان PaCo2 در حد (35-45mmHg) حفظ می شود.
تهويه دقيقه ای M.V
حجم هوايی است كه در طی يك دقيقه وارد ، يا از ريه خارج ميشود.
M.V= VT*RR
بطور معمول تنفس دقيقه ای در مردها برابر است با چهار برابر مساحت سطح بدن (BSA) و در زنها 5/3 برابر BSA.
درجه حرارت بدن ، اسيدوز متابوليك، ارتفاع از سطح دريا استرس، بيماری ، هيپرمتابوليك بر ميزان M.V تاثير ميگذارد.
تنظيم نسبت دم به بازدم I/E Ratio
با
توجه به اينكه دم عملي اكتيو و با صرف انرژي بوده ، كوتاهتر بوده و بازدم
كه عملي پسيو و بدون صرف انرژي ميباشد ، طولاني تر ميباشد . كه اين دو (دم و
بازدم) با هم نسبتي داشته كه معمولا 2/1 ميباشد يعني كل سيكل تنفسي كه
شامل يك و يك بازدم ميباشد را بايد به سه قسمت تقسيم نموده ، يك نسبت به دم
و دو نسبت به بازدم اختصاص داده ميشود .در تهويه مصنوعی بالغين از نسبت 2/1 استفاده می شود كه اين ميزان در بيماران COPD1/3و در بيماران ARDS1/1 ميباشد.
در
بعضی از ونتيلاتورها بجای زمان دم كليد اختصاصی برای نسبت دم به بازدم
وجود دارد. مثل ونتيلاتور دراگر Evita در ونتيلاتور زيمنس نسبت دم به بازدم
بصورت درصد بيان شده برای مثال بجای نسبت 2/1 دم را 33% و بازدم را 67%
بگذاريد.

توجه داشته باشيد نسبت دم به بازدم در حمايت كامل تهويه اي ارزشمند ميباشد و در تنفس هاي خودبخودي قابل قبول نبوده و اعدادي كه دستگاه نشان ميدهد قابل ارزيابي نمي باشند زيرا صرفا تنفسهاي اجباري را مورد محاسبه قرار ميدهند
محاسبه زمان دم
برای محاسبه زمان دم از دو روش ميتوان استفاده نمود
1- از نسبت دم به بازدم كه صرفا در تهويه كنترله (حمايت كامل تهويه اي)
2- محاسبه زمان دم از روي ثابت زماني
1- برای محاسبه زمان دم از نسبت دم به بازدم استفاده می شود بدين صورت كه اگر نسبت دم به بازدم 2/1 باشد ، تعداد تنفس تنظيمی12 باشد به اين شكل عمل می كنيم كه 60 ثانيه (يك دقيقه ) را بر تعداد تنفس تقسيم تا زمان هر سيكل تنفسی به دست بيايد
5 ثانيه = 12/60=زمان هر سيكل تنفسي (دم و بازدم )
اگر نسبت دم به بازدم 2/1 باشد كل زمان هر سيكل تنفسی را تقسيم بر سه می كنيم
1.7ثانيه = 3/5=3/يك سيكل تنفسي =زمان يك دم

ثابت زمانی
به سرعتی که یک واحد خاص ریه از هوا پر میشود ثابت زمانی گفته میشود.
محاسبه ثابت زمانی ( C * R )
2-محاسبه زمان دم از روي ثابت زماني
یک ثابت زمانی 63% از فاز دم یا بازدم وجود دارد
دو ثابت زمانی 86%
سه ثابت زمانی 95%
چهار ثابت زمانی 99.3%
پنج ثابت زمانی تقریبا 100%
همانطور كه ملاحظه مينماييد بهترين زمان دم سه برابر ثابت زماني ميباشد.
سرعت جريان گازPEAK FLOW
Peak Flow عبارت از سرعت جريان هوا در طول دم است كه بر حسب ليتر در دقيقه محاسبه می شود.
Peak Flow =TV (Lit) / T insp (min)
توجه داشته باشيد واحد حجم جاری ليتر و واحد زمان دم دقيقه ميباشد.

وقفه انتهای دم End Inspiratory pause
در اين روش، در پايان دم، دريچه بازدمی مسدود شده، هوا به مدت كسری از ثانيه در ريه ها متوقف می گردد.در اين مرحله هيچ جريان گازي در مدار وجود ندارد ايجاد وقفه در انتهای دم موجب حفظ حالت باد شدگی ريه ها برای يك دوره زمانی اختصاصی (معمولاً كمتر از 2 ثانيه) ميشود.اين مانور را نگاه داشتن حالت باد شدگی يا پلاتوی دمی (Inspiratory plateau ) نيز می نامند.
مثال:
اگر حجم جاری 700 سی سی و زمان دم 1.2 ثانيه باشد.
ابتدا واحدها را تبديل ميكنيم :
60/1.2=0.02 دقيقه
P.F= 0.7 / 0.02 = 35 L/m

تنظيم محدوده فشار
Pressure Limit
حد طبيعي حداكثر فشار راههای هوای در انتهای دم، 20 تا 30 سانتيمتر آب و حد قابل قبول آن 40 سانتی متر آب است. جهت تنظيم محدوده فشار دستگاه معمولاً 10-15 سانتيمتر بيشتر از حد قابل قبول تنظيم می كنيم .

تنظيم درصد اكسيژن هوای دمی Fio2
بر روی ونتيلاتور ميزان Fio2 بين 21 تا 100 درصد قابل تنظيم است اساس تنظيم Fio2بر پايه Pao2 حاصل از ABG است به نحوي كه Pao2 در سطح قابل قبول حفظ گردد .
سطح Fio2 قابل قبول بدون عوارض زير 60% می باشد
به طور كلی ريه بيمار نبايستی بيش از 12 ساعت در معرض Fio2=100%
بيش از 24 ساعت در معرض Fio2=80%
بيش از 36 ساعت در معرض Fio2=60%قرار گيرد
نكته يك : در بعضي از منابع اين اعداد كمتر ميباشند.
نكته دو : اكسيژن سانترال اكثر مراكز درماني درجه خلوص پاييني دارند و غلظت اكسيژن تجويزي پايينتر از مقداري است كه شما تنظيم مينماييد مگر اينكه سنسور اكسيژن ونتيلاتور شما درست عمل نموده و كاليبره باشد. و يا از كپسول اكسيژن مستقيما استفاده نماييد.
در صورتی كه عليرغم تجويز اكسيژن به ميزان 60 درصد Pao2به 60 ميلی متر جيوه نرسيد به جای بالا بردن Fio2 بايد از Peep استفاده نمود.
مانورهای فشاری بر روی ونتيلاتور
فشار مثبت انتهای بازدم PEEP(Positive End Expiratory Pressure)
فشار مثبت مداوم بر راههای هوايی CPAP(Contineous Positive Airway Pressure)
فشار مثبت انتهای بازدم PEEP
بازدم در حالت طبيعی پاسيو بوده و فشار راههای هوايی در انتهای بازدم به حد صفر تنزل خواهد يافت. اعمال فشار مثبت بر روی راههای هوايی در انتهای بازدم ، peep ناميده ميشود كه از تخليه كامل هوای بازدمی جلوگيری ميكند. استعمال peep موجب افزايش حجمهای ريوی در انتهای بازدم و در نتيجه افزايش ظرفيت باقيمانده عملی (FRC) و كمپليانس ريه می شود.
موارد استفاده:
اغلب از peep زمانی استفاده ميشود كه ميزان Po2 شريانی عليرغم تجويز اكسيژن در سطح غير سمی (كمتر از 60 درصد)، همچنان پايين تر از 60 ميلی متر جيوه باشد، به عبارت ديگر هيپوكسمی به بالا بدن Fio2 پاسخ مناسب ندهد.
بعلاوه در بيماران دچار ادم ريوی ، استعمال peep احتمالا موجب رانده شدن مايع به داخل راههای هوايی كوچكتر شده، منجر به تهويه مجدد بعضی از مناطق ريه كه تهويه خود را از دست داده بودند، می گردد.همچنین PEEP از کلاپس آلوئول پیشگیری نموده و مانند استنت موجب باز ماندن راه هوایی می شود.
عوارض :
افزايش فشار داخل توراكس و كاهش بازگشت وريدی و در نتيجه باعث كاهش برون ده قلب ،كاهش فشار خون می گردد. همچنين peep در بيماريهای يكطرفه ريوی باعث اتساع بيش از حد آلوئولهای ريه سالم ميشود.
افزایش در PEEP میتواند منجر به افزایش فضای مرده، کاهش برون ده قلبی و در نتیجه باعث بهم خوردن نسبت تهویه به پرفیوژن V/Q شود. همچنین افزایش در تعداد تنفس میتواند منجر به بروز PEEP خودکار یا ناخواسته شده و در نتیجه وضعیت اکسیژناسیون و تهویه بدتر شود.
peep به دو شكل وجود دارد:
Peep خارجی مقداری از peep است كه توسط اپراتور بر روی ونتيلاتور تنظيم مي شود.
Peep داخلی يا خودكار(Auto peep or Intrinsic peep)، peep ايجاد شده ناشی از زمان بازدمی ناكافی است. علل ديگر ايجاد peep خودكار شامل تعداد سريع تنفس، نياز تهويه ای بالا، انسداد راه هوايی ، و تهويه با نسبت معكوس دم به بازدم (Inverse I:E Ratio) .

فشار مثبت مداوم بر راههای هوايی CPAP
عبارت از استعمال فشار مثبت بر روي راههای هوايی در كل سيكل تنفس (دم و بازدم) در تنفس های ارادی مددجو است.ازCPAP بطور اختصاصی بعنوان يكی از روشهای جداسازی از ونتيلاتور استفاده ميشود.
اختلاف PEEP و CPAP در اين است كه CPAP در كل سيكل تنفسی ، يك فشار مثبت بر روی راههای هوايی بيمارانی كه خود تنفس ارادی دارند ، اعمال ميكند. در حالی PEEP فشار مثبت اعمال شده در انتهای بازدم در مدهايی است كه به طور نسبی يا كامل بيمار را تحت تهويه مصنوعی قرار ميدهند، مثل:CMV)
حساسیت Trigger
“Trigger” مشخص مینماید که چه موقع ونتیلاتور تهویه را آغاز نماید؟
1-تلاش بیمار . تلاش بیمار توسط تغییر در میزان فشار (فشار منفی) یا تغییر در میزان جریان گاز مدار توسط دستگاه احساس میشود.

2-زمان تعریف شده بر اساس تعداد تنفس. برای مثال در صورت تنظیم تعداد تنفس بر روی 12 ، ونتیلاتور هر 5 ثانیه یکبار یک دم ارائه میدهد.
تنظيم حساسيت Trigger يا Sensivity
با تنظيم صحيح كليد حساسيت ،می توان پاسخ تهويه ای دستگاه را با كوشش تنفسی بيمار هماهنگ نمود. در مد كنتروله ،كليد حساسيت بسته است .بنابر اين دستگاه پاسخی به كوشش تنفسی بيمار نمی دهد ، در حالی كه در مد كنتروله كمكی و SIMV با تنظيم صحيح كليد حساسيت ،دستگاه به كوشش تنفسی بيمار توسط يك تنفس كمكی در مد كنتروله كمكی پاسخ می دهد
دو نوع حساسيت وجود دارد:
Pressure Triggering
Flow Triggering
Pressure Triggering
در سيستم تحريك فشاری دم، تحويل دم در مدهای كمكی به سطح فشار منفی ايجاد شده در مدار ونتيلاتور توسط دم ارادی بيمار بستگی دارد.
در هنگام استفاده از PEEP مقدار آن را به حساسيت دستگاه اضافه كنيد.
Flow Triggering
Í سرعت پاسخگویی توسط سنسور های Flow سریعتر میباشد.
Í عامل تحريك دستگاه برای تحويل دم، ميزان جريان گاز دم ارادی بيمار است.
Í اين يك مكانيزم عملی جهت حذف بار اضافی تحميل شده ناشي از شروع فشار دم ( تحريك فشاری دم Pressure Triggering ) است.
Í در زمان استفاده از PEEP يا وجود ليك هوايی كه موجب از دست رفتن PEEP شود بايستی ميزان جريان پايه و Sensitivity در حد بالاتری ست شود.

ایرادهای معمول و روش های نگهداری
ممولاً
لوله های هوا و اتصالات دچار ایراد می شوند . لوله های آسیب دیده و پوسیده
باید سریعاً تعویض شود .مرتوب سازا و نبولایزرها احتمال مسدود شدگی دارد
تمیز کردن مداوم آنها توصیه میشود . در صورتی که مایع ( خون، ادرار، سالین،
بتادین، آب، و ... ) وارد دستگاه شود لازم است دستگاه سریعاً باز و قسمت
های آسیب دیده (سوییچ ها، رله ها، موتورها یا فیلترهای هوا ) تعویض گردد.
چک کردن ماهانه جریان نشت الکتریکی و کالیبراسیون هر 6 ماه یک بار الزامی
است .
فیلترهای هوایی لوله بیمار باید مرتباً تمیز یا تعویض شود . لامپ
ها، سویچ ها، وسایل فعال کننده ، موتورها و هیترها، وسایل الکتریکی است که
به صورت متناوب نیاز به بررسی و تعویض دارد .(Dezmed.Com)

طرز کار
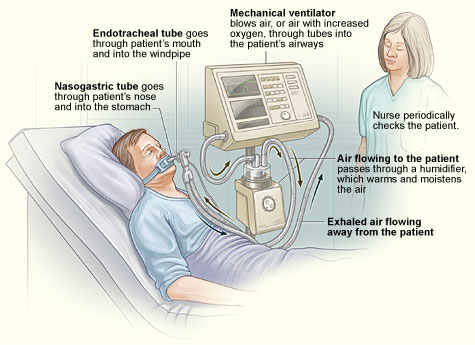
دستگاه
ونتيلاتور اكسيژن و هوا را به ميزان مورد نياز براي بدن با هم تركيب نموده
، سپس آن را توسط تيوب هاي مخصوصي تحت عنوان "مدار تنفسي" به بيمار تحويل
مي دهد. گاز (هوا) موجود در ونتيلاتور قبل از تحويل به بيمار ، تبديل به
بخار مرطوب شده و سپس از طريق مدار تنفسي منتقل مي شود.
نياز به ونتيلاتور
به طور كلي هر بيماري كه سيستم تنفسي وي نتواند پاسخگوي نيازهاي تنفسي اش باشد ، نيازمند سيستم كمك تنفسي است و عمدتاً به بيماري هاي قلبي-ريوي مرتبط است. اين دستگاه معمولاً در بخش هاي NICU , ICU و CCU البته اورژانس وجود دارد.
تنظيمات دستگاه
پارامترهاي زيادي قبل از اتصال دستگاه ونتيلاتور به بيمار و حتي حين عملكرد دستگاه قابل تنظيم توسط پزشك خواهد بود.
برخي از اين پارامترها عبارت است از :
حالت كاري دستگاه CMV-SIMV-CPAP ، حجم جاري (حجم هواي دم يا بازدم در مد تنفسي طبيعي حدود 500 ميلي ليتر) ، نرخ جريان هوا ، فشار هوا و حجم در دقيقه (حجم هواي دم و بازدم در هر دقيقه)
مشكلات دستگاه
معمولاً
لوله هاي هوا و اتصالات دچار مشكل مي شوند. لوله هاي آسيب ديده و پوسيده
بايد سريعاً تعويض شود. مرطوب ساز و نبولايزرها احتمال مسدود شدگي دارند و
تميز كردن مداوم آنها ضروري است. در صورتي كه مايع (خونذ، ادرار ، سالين ،
بتادين ، آب و ...) وارد دستگاه شود ، لازم است دستگاه سريعاً باز و قسمت
هاي آسيب ديده (سوييچ ها ، رله ها ، موتورها يا فيلترهاي هوا) تعويض شود.
چك كردن ماهانه جريان نشت الكتريكي و كاليبراسيون هر 6 ماه يك بار الزامي
است.
فيلترهاي
هوايي لوله بيمار بايد مرتباً تميز يا تعويض شود. لامپ ها ، سويچ ها ،
وسايل فعال كننده ، موتورها و هيترها وسايل الكتريكي هستند كه به صورت
متناوب نياز به بررسي و تعويض دارند.

شستشو و نگهداری ونتيلاتور
امروزه انواع فراواني از ونتيلاتور مورد استفاده قرار مي گيرد كه اكثر آنها با استفاده از فيلتر به خوبي محافظت شده و لزوم ضدعفوني نمودن دستگاه را به طور قابل توجهي كاهش داده است. در مورد استفاده از فيلتر بايد به موارد زير توجه داشت:
- براي هر بيمار فيلتر جداگانه استفاده شده و پس از جدا شدن بيمار از ونتيلاتور ، براي بيمار بعدي فيلتر مجدد گذاشته شود.
- براي بيماراني كه به مدت طولاني از ونتيلاتور استفاده مي كنند ، بايد فيلتر هر 48 ساعت تعويض شود.
-
قسمت هاي مرطوب كننده ونتيلاتور را مي توان با استفاده از ماشين هاي شستشو
يا بخار با درجه حرارت كم (70 درجه سانتيگراد) ضدعفوني كرد. پس از جدا شدن
بيمار از ونتيلاتور ، قسمت مرطوب كننده بايد شسته و خشك شده ، سپس براي
بيمار بعدي استفاده شود. در مورد بيماراني كه به مدت طولاني از ونتيلاتور
استفاده مي شود ، شستشوي آن هر 48 ساعت توصيه مي شود.
- خشك شدن تمامي قسمت ها براي استفاده مجدد ضروري بوده و رشد ميكروارگانيسم ها را به طور قابل توجهي كاهش مي دهد.
آشنایی با نگهداری و کار با ونتیلاتور

در ونتيلاتورهاي امروزي از تهويه فشار مثبت استفاده
ميشود كه در آن گاز با فشار به داخل ريهها فـرستـاده مـيشـود و بـديـن
تـرتيب عمل دم انجام مــيگـيــرد ولــي سـيكـل بـازدم غيـرفعـال اسـت.راه
ارتباطي بيمار و دستگاه به يك لوله محدود ميشود و از نظر انواع تنفس دهي
بسيار انعطاف پذير است.
مـعـمـولا لـولـههاي هوا و اتصالات دچار ايراد
مـيشـونـد. لـولـههـاي آسـيـب ديده و پوسيده بايد سريعا تعويض شود. مرطوب
ساز و نبيولايزرها احـتمال مسدود شدگي دارند، تميز كردن مداوم آنها توصيه
ميشود. در صورتي كه مايع ( خون، ادرار، سالين، بتادين، آب، و ... ) وارد
دستگاه شود، لازم است دستگاه سريعا باز و قسمتهاي آسيب ديده (سوييچ ها،
رله ها، موتورها يا فيلترهاي هوا) تـعـويـض شـود. كنترل كردن ماهانه جريان
نشت الكتريكي و كاليبراسيون هر 6 ماه يك بار الزامي است. فيلترهاي هوايي
لوله بيمار بايد مرتبا تميز يا تعويض شود. لامپ ها، سوييچ ها، وسايل فعال
كننده، موتورها و هيترها، وسايل الكتريكي است كـه بـه صورت متناوب نياز به
بررسي و تعويض دارد. ونـتـيـلاتـور بـايـد در مـكـاني قرار گيرد كه از
ابـــزارهـــاي فــرسـتـنــده (فــركــانــسهــاي راديــويــي پراكنده)
فاصله مناسبي داشته باشد. همچنين در محيطي كه MRI موجود است نبايد قرار
گيرد.
منبع اكسيژن و هوا
در
دسـتـگـاه ونتيلاتور معمولا سه اتصال منبع شامل:كمپرسور، ورودي هوا و ورودي
اكسيژن وجود دارد كه هر يك بايد به ورودي مخصوص خود متصل شوند. در منبع
هوا يا اكسيژن نبايد هيچ گـونـه آبي وجود داشته باشد. همچنين به منظور
جلوگيري از آسيب به ونتيلاتور مطمئن شويد كه تمامي ورودي اتصالات عاري از
هر گونه نشتي و آلودگي است.
كاليبراسيون سنسور اكسيژن
كـلـيــد
2%o100 را فـشــار دهـيـد. ايـن كـار سبـب ميشود دستگاه به مدت 2 دقيقه
اكسيژن 100% را به بيمار بدهد و بدين گونه سنسور اكسيژن كاليبره شـود.
مـشـخـصه اكسيژن هميشه فعال است مگر اينكه توسط كاربر غير فعال شده باشد.
نمادها
بـر روي صـفـحـه نـمـايـش
دسـتـگـاه نـشـانههايي ممكن است ظاهر شود كه در اينجا به توضيح سه مـورد
از آنهـا مـيپـردازيـمR( نـمـاد مـقاومت و C علامت پذيرش است:)
C)******(يا
R)******(: فلو بيمار كمتر از 1/0 ليتر بر دقيقه است، جريان هواي بيمار
كمتر از آستانه مورد انتظار است. در اين حالت شكل موج تنفس و دادههاي
نمايش داده شده مربوط به بيمار را براي يافتن علت بررسي كنيد.
(
0 C) ،(500C) و يا R) (: اين اندازهها خارج از محدوده فيزيولوژيك قرار
گرفته اند. شكل موج تــنــفــــس و مــــدار بــيــمــــار بــــايـــد
بــــررســــي
شـــود.
C)xxx( يـا R)yyy(: c كـمتر از 3/1 است. اگر وزن بيمار كمتر از 24
كيلوگرم باشد، مدار مخصوص كودك بايد نصب شود.
آلارم1-سـنـسـور اكـسـيـژن: در ايـن حـالـت سـنـسور اكسيژن كاليبره نيست يا اينكه خراب شده است. جـهـت رفـع آن دكـمـه 2%o100 را فـشـار دهيد، در صـورت عـدم رفع اين آلارم، سنسور را تعويض كنيد.
2- ![]() : فشـار
راه هـوايـي انـدازه گيـري شـده تقريبا برابر يا بزرگتر از محدوده تنظيم
شده است. بـررسي لوله درون ناي و وضعيت بيمار پيشنهاد مـيشـود. در بـيمار
مواردي چون تغيير صداهاي تنفسي مانند خس خس كردن يا اتساع قفسه سينه به
صورت نامتقارن ميتواند سبب افزايش فشار شود. تجمع مايع در مدار، مشكلات
مدار، انسداد لوله هوايي، تجمع مايع در فيلتر ميتواند در اين مورد تاثير
گذار باشد.
: فشـار
راه هـوايـي انـدازه گيـري شـده تقريبا برابر يا بزرگتر از محدوده تنظيم
شده است. بـررسي لوله درون ناي و وضعيت بيمار پيشنهاد مـيشـود. در بـيمار
مواردي چون تغيير صداهاي تنفسي مانند خس خس كردن يا اتساع قفسه سينه به
صورت نامتقارن ميتواند سبب افزايش فشار شود. تجمع مايع در مدار، مشكلات
مدار، انسداد لوله هوايي، تجمع مايع در فيلتر ميتواند در اين مورد تاثير
گذار باشد.
3- O2% : در ايــــــن مــــــورد درصـــــد اكـــســـيـــــژن اندازهگيري شده در طول هر يك از فازهاي مربوط به سيكل تنفسي %7 يا بيشتر است. منبع اكسيژن، هوا و در نهايت ونتيلاتور را بازبيني كنيد. افت فشار اكسيژن ميتواند سريع يا به آرامي صورت گيرد. در افت سريع، احتمال نشتي در منبع اكسيژن وجود دارد كه بايد اتصالات بررسي شوند. ممكن است راه هوايي توسط مخاط مسدود شده باشد كه در ايـن حالت ساكشن پيشنهاد ميشود. در افت آرام در نظـر گـرفتـن وضعيـت بيمـار مـاننـد وجود سرفه يا صداهاي خس خس در نفس كشيدن در اولويت قرار ميگيرند.
4- ![]() :
حجم جاري بيمار در هر بار تنفس بيش از حد مجاز است. بيمار و تنظيمات
دستگاه را بررسي كنيد تا از تغييرات مقادير C و R مطلع شويد.
:
حجم جاري بيمار در هر بار تنفس بيش از حد مجاز است. بيمار و تنظيمات
دستگاه را بررسي كنيد تا از تغييرات مقادير C و R مطلع شويد.
5 - ![]() : حجـم دقيقـه اي خـارج از محـدوده پذيرفته شده است. مانند مورد قبل، وضعيت بيمار و پارامترهاي دستگاه را كنترل كنيد.
: حجـم دقيقـه اي خـارج از محـدوده پذيرفته شده است. مانند مورد قبل، وضعيت بيمار و پارامترهاي دستگاه را كنترل كنيد.
6- ![]() :
حجم ارائه شده از طريق هر لوله، برابر يـا بـيـشتر از محدوده حجم جاري
است. احتمال نشت لوله وجود دارد.
:
حجم ارائه شده از طريق هر لوله، برابر يـا بـيـشتر از محدوده حجم جاري
است. احتمال نشت لوله وجود دارد.
7-  : ايـن آلارم در حـين تنفس با حجم كنترل شده ظاهر ميشود و علت آن به
احتمال زياد كاهش حجم جاري است. در صورت عدم رفع آن،اتصالات ونتيلاتور را
برداشته و با نمايندگي مجاز تماس بگيريد.
: ايـن آلارم در حـين تنفس با حجم كنترل شده ظاهر ميشود و علت آن به
احتمال زياد كاهش حجم جاري است. در صورت عدم رفع آن،اتصالات ونتيلاتور را
برداشته و با نمايندگي مجاز تماس بگيريد.
8- كم بودن حجم جاري: نشت هوا به علت قطـعشـدن مـدار ونتيـلاتـور يا اتصالات نبولايزر، پارگي يا شكاف در سيمها از جمله عوامل ايجاد آن اسـت. از اتصـال صحيح دستگاه به بيمار مطمئن شـويـد. سپـس نشـت هـوا در لـولـه ورود به ناي و سيستم ونتيلاتور را كنترل كنيد.
9-آپنه: در اين آلارم نياز به تغيير مد دستگاه به وضعيتي است كه حمايت تنفسي بيشتري از بيمار به عمل ميآورد.
10-عـدم عملكرد ونتيلاتور: اين آلارم زماني رخ مـيدهـد كه سخت افزار شكسته يا نرم افزار حيـاتـي دستگـاه دچـار مشكـل شـده باشد. در اين مورد به نمايندگيهاي مجاز مراجعه كنيد.
11-
فـن: اگـر فيلتـر فن مسدود شده
باشد يا به خــوبــي عـمــل نـكـنــد ايــن آلارم رخ مــيدهـد. در صورت
انسداد فيلتر، آن را تميز كنيد و اگر لازم بود، فيلتر را تعويض
كنيد.
عــــلاوه بــــر مـــوارد فـــوق آلارمهـــاي ديــگـــري همچون: ![]() ،
، ![]() ،
باتري غير قابل استفاده، دم بيش از حد طولاني و ... نيز وجود دارد كه در
اين موارد نيز بررسي وضعيت بيمار، يافتن نشتي و در نهـايـت مـراجعـه بـه
نمـاينـدگيهاي مجاز پيشنهاد ميشود.
،
باتري غير قابل استفاده، دم بيش از حد طولاني و ... نيز وجود دارد كه در
اين موارد نيز بررسي وضعيت بيمار، يافتن نشتي و در نهـايـت مـراجعـه بـه
نمـاينـدگيهاي مجاز پيشنهاد ميشود.
توجه
به
منظور اطمينان از سرويس
دهي مناسب و اجتناب از صدمه به دستگاه يا فرد كاربر، تنها بايد افراد
متخصص سرويس دستگاه را انجام
دهند.
بــراي جـلــوگـيـري از خطـرات شـوك، مطمئـن شويد كه ونتيلاتور خاموش و از پريز برق جدا شده است.
بـيـمـاران
مـتـصـل به دستگاه بايد تحت نظارت پـرسـنـل پـزشـكـي قـرار گـيـرند و در
صورت بروز مـشـكـل، بـا تـوجـه به هشدار مربوط به هر يك از وضعيتهاي ذكر
شده، عكس العمل لازم توسط كادر درمان انجام شود.
براي جلوگيري از
خطر آتش سوزي، كبريت، سيگار روشن و تمام منابع مشتعل شونده ديگر را
(مـاننـد داروهـاي بيهـوشـي مشتعـل شـونده يا گرم كننـده) بـايد از منابع
اكسيژن و دستگاه ونتيلاتور دور نگه داشت. از لوله اكسيژن پوسيده، ساييده
شده يا آغشته به مواد قابل احتراق مانند: گريس يا روغن استفاده نكنيد. در
صورت آتش سوزي يا احساس بوي سوختگي، بلافاصله ونتيلاتور را از منبع اكسيژن
دور كنيد.
ونتيلاتور را به صورت دوره اي بررسي كنيد و قطعات فرسوده، معيوب و آلوده را جايگزين و يا تميز كنيد.
نظافت
در هنگـام تميـز كـردن،
تمـامـي قسمـتها را از ونتيلاتور جدا كنيد و پس از نظافت آنها را استريل
كـنـيــد. قطعـات را در محلـول آب گـرم و صـابـون بــشـــويـيــد، سـپــس
آنهــا را خـشــك كـنـيــد. بــراي ضـــدعــفــونــي كــردن مـعـمــولا از
Puritan Bennett اسـتـفـاده مـيشـود. بـه مـنظور جلوگيري از انتقال
آلودگي يا صدمه، جابه جايي فيلترها بايد با دقت صورت گيرد. در پايان قطعات
را بازرسي و از سالم بـودن آنهـا اطـمـيـنـان حـاصـل كـنـيد. توجه داشته
بـاشـيـد كـه قرارگيري طولاني مدت قسمتهاي دستگاه در محلول صابون سبب كاهش
عمر مفيد قـطـعـات، ايـجـاد لـكـه يـا حـتي ترك بر روي آنها
مــــيشـــود. بــنـــابـــرايـــن بـــراي نــظـــافـــت دســتــگـــاه
دستورالعمل كارخانه سازنده را دنبال كنيد.
منابع
[1]www.covidien.com
[2] Overview of Mechanical
Ventilatory Support and Management of Patient and Ventilator-Related
Responses ,Irene Grossbach, Linda Chlan and Mary Fran Tracy, © 2011
American Association of Critical-Care Nurses
Published online http://www.cconline.org
[3]www.ehow.com
نویسنده: مهندس فرشته ارادي زارع
منبع : ماهنامه مهندسی پزشکی

جمع بندی :
كاربرد دستگاه: بیهوشی عبارت است از فقدان كامل حس درد . اصولاً اعما ل جراحی مستلزم بیهوشی یا بی حسی بیمار است كه بدون آن عمل جراحی برای بیمار تحمل ناپذیر است . معمولاً داروهای بیهوشی ارتباط مخصوص به سیستم عصبی داشته و باعث میشود بیمار احساس درد نكند . این بی حسی یا عمومی است یعنی مریض به كلی به خواب عمیق فرو رفته و به هیچ نوع تحریك خارجی جواب نمی دهد و یا اینكه بوسیله تزریق داروهای بخصوص، فقط در محلی كه باید عمل جراحی آن انجام گیرد احساس درد از بین می رود. داروهای بیهوشی عمومی به صورت گاز هستند مثل سیكلوپروپان كه ماده ای قابل اشتعال منفجركننده است ویا به صورت بخار مثل اتر و هالوتان میباشند.
مشخصات : معمولا" یك دستگاه بیهوشی دارای قسمتهای عمده زیر است:
1 : yokes محلی است كه سیلندر یا لوله كشی گاز به آن وصل میشود .
2 : كم كننده فشار :عبارت از قسمتی كه فشار شدید گاز را كاهش داده و با فشار ثابت به دستگاه میفرستد.
3 : دریچه كنترل گاز control-valve
كه توسط فلومترهائی كه بیشتر از نوع روتامتر میباشند حجم گاز را به طور
دقیق كنترل میكند . جریان تمام گازها به یك شاهراه منتهی شده و با هم
مخلوط میشوند.
4 : تبخیر كننده یا vaporizer ( بخار ):
مخلوط گازها از سطح تبخیر كننده های مایعات هوشبر عبور داده می شود كه این
تبخیر كننده ها ازانواع مختلف می باشند ( طبق فرضیه آواگادرو كه حجم های
مساوی گازها در دما و فشار یكسان محتوی تعداد مولكولهای مساوی است).
5: مخلوط گازها و داروهای هوشبر :
یا توسط تقسیم نیمه باز به بیمار میرسد . یا اینكه به مدار بسته دورانی
وصل می شود كه خود توسط دو لوله خرطومی دو دریچه یكی برای دم و دیگری برای
بازدم است و یك ظرف سدولایم كه به صورت دانه های صورتی رنگ است كه در ظرف
های مخصوص ریخته میشود و به ماشین بیهوشی متصل است و خاصیت جذب CO2 را كه
از هوای بازدمی بیمار میرسد را دارد .
6 : قسمت صورت كه ماسك به آن متصل می شود.

 پایگاه علمی و فناوری نیاسا ، پایگاه خبری در زمینه های مهندسی پزشکی ، تجهیزات پزشکی ، پزشکی ، پیرا پزشکی ، پرستاری میباشد که با هدف اطلاع رسانی جهت بالا بردن سطح علمی دانشجویان مرتبط با علوم پزشکی ایجاد شده است .
پایگاه علمی و فناوری نیاسا ، پایگاه خبری در زمینه های مهندسی پزشکی ، تجهیزات پزشکی ، پزشکی ، پیرا پزشکی ، پرستاری میباشد که با هدف اطلاع رسانی جهت بالا بردن سطح علمی دانشجویان مرتبط با علوم پزشکی ایجاد شده است .